"הקמת מערך בדיקות חדש בשעת חירום היתה טעות"
העדפת מד"א על פני קופות החולים בביצוע בדיקות; כוח אדם דליל במעבדות הוויראליות; מחסור בחומר הפענוח; אי־הסכמות על מדיניות הקריטריונים לנבדקים; כך נראית הצצה אל מאחורי הקלעים של מערך בדיקות הקורונה, בנסיון לענות על השאלה: מדוע ישראל מתקשה להדביק את יעד הבדיקות שהציב ראש הממשלה
המתיחות בנושא בדיקות הקורונה הגיעה אתמול לשיאה בדיון שערכה ועדת הקורונה בראשות ח"כ עופר שלח בכנסת.
בשיאו של הדיון התנהלו חילופי דברים קשים בין המשנה למנכ"ל משרד הבריאות פרופ' איתמר גרוטו לבין מנכ"ל בית החולים הדסה פרופ' זאב רוטשטיין, שביקר קשות את מדיניות המשרד בנושא הבדיקות. "נתוני משרד הבריאות לא מדויקים בלשון המעטה", אמר רוטשטיין. גרוטו לא נותר חייב ואמר: "יש לי נתונים הרבה יותר מדויקים משלך, אז תפסיק לבלבל את המוח". הדיון נגרר לפסים אישיים כשגרוטו אמר כי לרוטשטיין אין אפילו התמחות בנושא בריאות הציבור, ורוטשטיין ענה לו: "איתמר חושב שהוא מבין הכל. אני מקווה שייתן לי קצת הערכה".
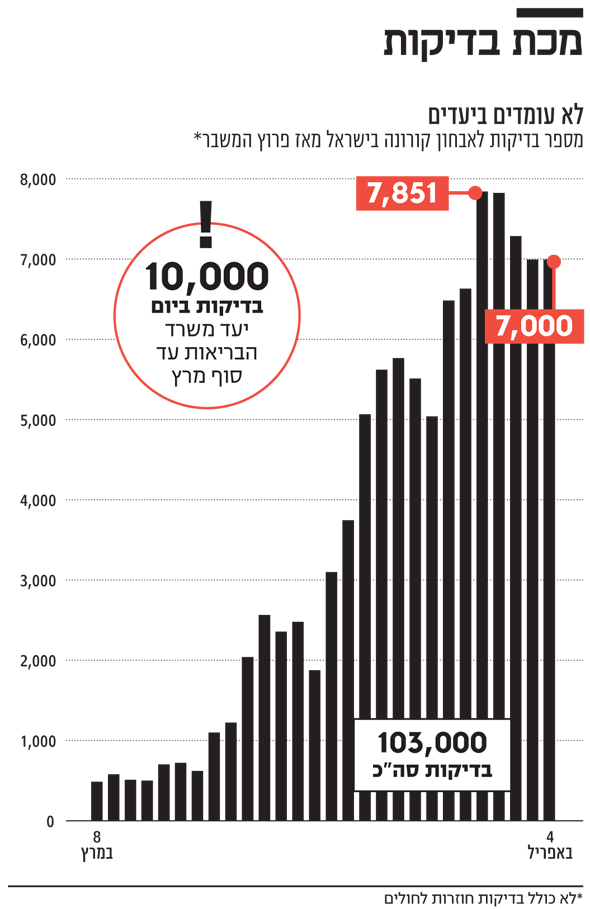
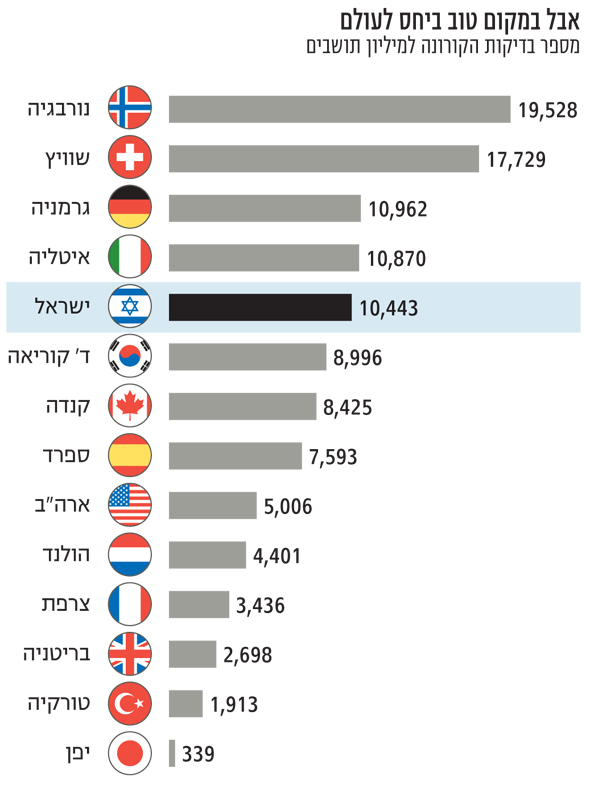
רבות דובר על בדיקות הקורונה. ראש הממשלה בנימין נתניהו הציב יעד בדיקות של עשרת אלפים בדיקות ביום ומשם תוואי עולה עד ל־20 עד 30 אלף בדיקות ביום. אלא שנראה כי בינתיים ישראל אינה עומדת ביעדים, ומגיעה לפחות מ־8,000 בדיקות ביום. ראוי לציין כי סוגיית הבדיקות היא בעיה עולמית הנובעת ממחסור בחומרים שונים, ומקשיים תפעוליים. אמנם ביחס למדינות העולם מצבנו טוב — מספר הבדיקות בישראל עומד על 10.4 אלף בדיקות למיליון תושבים, כמעט כמו הנתונים בגרמניה ולעומת 5,000 בלבד בארה"ב, 9,000 בדרום קוריאה ו־4,400 בהולנד.
ועדיין, סוגיית הבדיקות גורמת ללא מעט תרעומת, הן מכיוון שהיקף הבדיקות לא עומד ביעדים שנקבעו, והן בשל המתיחות שמייצרת בשאלת האסטרטגיה — את מי נכון לתעדף בבדיקות. "כלכליסט" מיפה את תהליך בדיקת הקורונה, היכן נמצא צוואר הבקבוק, והאם הוא ייפתח בקרוב.
1. "מה שמוקם בחירום יכול לעבוד, אבל עם הרבה יותר תקלות"
כאשר פרצה מגיפת הקורונה בישראל, החליט משרד הבריאות לשלוט על תהליך הבדיקות. מכיוון שמדובר במחלה מאד מדבקת, הוחלט כי הבדיקות לא ייעשו כמו בשגרה במרפאות קופות החולים, אלא בתהליך עקיף שימנע מהנדבקים להתערבב עם שאר האוכלוסיה ועם אנשי הצוות במרפאות. משרד הבריאות אמנם עושה ימים כלילות במשבר הזה, אך הוא מתמחה ברגולציה ולא בתפעול, ממש כשם שבנק ישראל למשל לא מתמחה בגביית חוב מלקוחות.
ניסים אלון, מנכ"ל קופת חולים לאומית חושב שזו הייתה טעות להוציא את הבדיקות מקופות החולים. "כל מה שעובד מעולה בשגרה יכול לעבוד טוב מאד במצבי חירום, וכל מה שלא קיים בכלל בשגרה ומוקם בחירום בצורה בהולה יכול לעבוד, אבל עם המון תקלות, וזה מה שקורה עכשיו", הוא אומר בשיחה עם "כלכליסט".

בשגרה תהליך בדיקות המעבדה פשוט יחסית: רופא הקופה מעביר הפניה למטופל, שמועברת אוטומטית במערכות המידע של הקופה. המטופל מגיע לנקודת הדגימה, שהיא לרוב מרפאת הקופה. לאחר מכן הדגימות מועברות למעבדות. המעבדה מפיקה תוצאה, שמוזרמת אוטומטית למערכות המידע, והרופא והמטופל מקבלים את התשובה באותו היום."זה כמו מפעל. הרוב הגדול נעשה בתהליך של אוטומציה, אין כמעט מגע יד אדם. אנחנו בלאומית מייצרים, למשל, 10 מיליון בדיקות מעבדה בשנה. העסק עובד כמו שעון שוויצרי, וכמנכ"ל אני עוסק אולי יומיים בשנה בענייני מעבדה", אומר אלון.
אלא שכאמור, הבדיקות למגיפת הקורונה מתבצעות בתהליך אחר, מסורבל הרבה יותר, שמהווה מקור לטעויות. ראשית, כל נושא הדגימה הועבר למד"א, שלא עוסקת בשגרה בבדיקות בקהילה. מי שמעוניין בבדיקה מתקשר למוקד לבירור זכאותו לפי הקריטריונים של משרד הבריאות. קריטריונים אלה משתנים בהתאם למצב, ולאחרונה הוקשחו לאור הירידה בחומר שמסייע בזיהוי הבדיקה מוקדני מד"א צריכים לקבל אישור מרופאים תורנים לבצע את הבדיקות, ואז או שאנשי מד"א מגיעים לבית המטופל, או שהמטופל מגיע למוקדי הדרייב אין שהקימה מד"א לבדיקות.
בעוד בשגרה רישום בדיקת המטופל נעשה באמצעות ברקוד המזהה את המטופל במערכת קופת החולים, בתהליך בדיקות הקורונה הרישום נעשה באופן ידני, מה שמהווה פתח לטעויות ברישום שגוי של ת.ז. לאחר מכן הדגימה מגיעה לאחת מ־27 מעבדות שהוכשרו לבצע בדיקות של נגיפים. תהליך בדיקת הוירוס כולל שלושה שלבים ושימוש בשניים או שלושה מכשירים. תהליך הפענוח אורך שש שעות. במקרה של תקלות — ואלה מתרחשות לעתים נוכח העומס על המכשירים — אורך ההמתנה לפענוח מגיע לעד שמונה שעות.
בעוד שבשגרה תוצאות הבדיקה מוזרמות אוטומטית למערכות של קופות החולים ובתי החולים, בדיקות הקורונה מוזרמות אל משרד הבריאות, והוא אחראי להזרים את המידע החוצה לכל קופת חולים. מקופות החולים עובר המידע למטופל. ריבוי התחנות והעובדה שבחלקן אין אוטומציה מלאה מאטים את התהליך. הדבר גם מהווה פתח לתקלות, בעיקר כשכמות הבדיקות רק הולכת וגדלה.
"המוח של המלחמה הזו נמצא בבתי החולים. צריך שהם יתמקדו בטיפול בחולים הקשים ויצילו חיים. באשר לשאר החולים — בשביל זה יש את קופות החולים. זה מה שאנחנו עושים בשגרה. לקופות החולים יש כוח וניסיון אדיר לטיפול בקהילה, ולפעמים שוכחים את זה, ופחות משתמשים בו. אבל מתחיל שינוי בתפיסה שאפשר להשתמש בנו יותר", אומר אלון.
נראה כי במשרד הבריאות הבינו זאת, והם מתחילים להעביר בחזרה את הטיפול לקופות החולים, כאשר לפי הערכות עוד השבוע נראה פעילות ערה יותר של קופות החולים בביצוע הבדיקות. כך למשל, במכבי פרסמו שהחל מהיום יחלו לבצע בדיקות קורונה בנקודות שונות ברחבי הארץ באמצעות הפניה של רופא הקופה. לדברי אלון גם לאומית צפויה להגביר את הפעילות שלה בתחום הבדיקות: "התחלנו להיכנס לבדוק את החולים שלנו במלוניות. אנחנו נשכור גם קרוואנים שיעברו בין המטופלים ויבצעו את הבדיקות, ונבחן דרכים נוספות", הוא אומר.

"כניסת קופת החולים תהיה מצוינת, כי אנחנו מיומנים לעבוד איתם", אומרת אסתר אדמון יו"ר ארגון עובדי המעבדה. "התהליך יהיה יותר ממוחשב, והתוצאה תגיע ישר לרופא. אני כל יום מקבלת טלפונים של אנשים ולא יודעים איפה הבדיקות. ואנשים שלא מקבלים תשובה נכנסים ללחץ. צריך שהעסק יעבוד כמו בשגרה, וחבל שזה לא היה ככה מהתחלה", היא מוסיפה.
2. "עובדי המעבדות עובדים סביב השעון. זה לא אפשרי לאורך זמן"
לצד תפעול הבדיקות והקשר עם החולים ישנה סוגייה רגישה לא פחות והוא הציוד הרפואי הנדרש לביצוען. בכל העולם יש מחסור בציוד לביצוע בדיקות לגילוי נגיף הקורונה. בישראל היו חסרים בתחילה מטושים — המקלות באמצעותם נלקחות הדגימות מהמטופלים, ובימים האחרונים דובר על מחסור בריאגנט — חומר המסייע למיצוי החומר הגנטי של הנגיף ולפענוח התוצאה.
פרופ' גרוטו סיפר בוועדת הקורונה אתמול כי משרד הבריאות נערך לכך ורכש מבעוד מועד את החומר, אך העסקאות בוטלו. לא ברור האם הדבר קרה כי המדינות בהן החומר מיוצר אסרו זאת, או כי הספק הצליח לקבל בעבור הסחורה מחיר טוב יותר. בכל אופן הובא לישראל סוג אחר של ריאגנט, שבימים האחרונים נעשים ניסיונות לבדוק האם ניתן להסתמך עליו בפענוח הבדיקות. במשרד הבריאות אמרו באופטימיות זהירה שמסתמן כי ניתן לסמוך על החומר החלופי. אם כך הדבר המעבדות יצטרכו לעבור שינוי מסוים בתוכנה שיאפשר שימוש בחומר, ואז יהיה ממנו מספיק מלאי לשבועות הקרובים. במקביל לכך מתחילים בישראל ייצור של הריאגנט, על מנת שלא להיות תלויים בספקים מחו"ל.

צוואר בקבוק נוסף התנקז למעבדות עצמן. בעת שגרה המעבדות לגילוי וירוסים אינן נחשבות לגדולות, שכן הביקוש לבדיקות ויראליות אינו נחשב לגבוה. לרוב אין תרופה לווירוסים והמטופל פשוט ממתין שהווירוס יחלוף. במצב החדש נאלצים אנשי המעבדה הנגיפית להתמודד עם מסה אדירה של בדיקות.
"המעבדות הוויראליות אינן גדולות, ואין בהן הרבה עובדים. מרגע שפרצה המגיפה עבדו בה מעט העובדים שיש סביב השעון במשך 12 שעות ויותר. אי אפשר להחזיק מערכת כזו בתנאי לחץ שכאלה לאורך זמן", אומרת אדמון.
מסיבה זו השבוע אמור להיחתם הסכם בין ועד העובדים למשרד הבריאות והאוצר שיאפשר מעבר של כל המעבדות למתכונת עבודה של 24/7 — מתכונת בה עובדות שלוש מעבדות כיום. לשם כך ישולש מספר העובדים מסדר גודל של 50 עובדים לקרוב ל־150 עובדים שיעבדו במשמרות סביב השעון, מה שיגדיל משמעותית את כמות הבדיקות הנבדקות.

לדברי אדמון, פענוח הבדיקות נערך במחזורים לפי התפוסה של כל מכשיר שנעה בין 150 ל־300 בדיקות בו זמנית. ישנם מקומות כמו בבלינסון, הדסה ובמעבדה של קופת חולים לאומית שניתן בכל מחזור אף להכניס 1,500 בדיקות. כל מחזור שכזה לוקח שש עד שמונה שעות, כלומר אם כל המעבדות יעבדו בתפוקה מלאה ו־24 שעות ביממה, ניתן להגיע ל־30 אלף בדיקות ביום.
מה שאמור היה לתת קפיצת מדרגה נוספת בהיקף הבדיקות זו התחלת פעילות של מעבדות חדשות, שהיו אמורות לקום במיזם משותף של חברת מיי הריטג' וחברת BGI, שהייתה אמורה לבצע עשרת אלפים בדיקות ביום (ראו הרחבה). אלא שעל אף שנחתם הסכם בין הצדדים, משרד הבריאות החליט לבחון שוב את הנושא, וככל הנראה להחליט האם להמשיך עם המיזם או לרכוש את הציוד ישירות מהיבואן של BGI.
גרוטו התייחס אתמול לסוגיה בכנסת ואמר כי ההסכם לא בוטל, אלא הוקפא: "לא התקדמנו כי רצינו לבדוק היטב את הנושא, כדי שלא יהיה מצב שנבזבז 200 מיליון שקל, לפני שיודעים שהמוצר אכן מספק לנו פתרון איכותי. יש החלטה להצטייד, והמטרה היא לחתום במהרה, כך שתוך שבועיים המעבדה תחל לפעול".
3. "לא בודדו את מי שנדבק ואין לו סימפטומים ־ ויצרו מפלצת"
הדיון סביב סוגיית הבדיקות אינו נסוב רק על כמות הבדיקות, אלא גם בשאלה אסטרטגית יותר: את מי צריך לבדוק. כיום משרד הבריאות קובע את הקריטריונים לפיהם נקבע מי זכאי להיבדק. קריטריונים אלו השתנו מספר פעמים בהתאם למצב. לאור החשש כי ייגמרו הריאגנטים, הוקשחו באחרונה התנאים. נכון לפרסומים האחרונים נקבע כי זכאי לבדיקה מי שחזר מחו"ל, או שהה בקרבת חולה קורונה מאומת וסובל מתסמיני המחלה (בעיקר חום ושיעול). בנוסף זכאים לבדיקה מי שיש להם תסמינים של המחלה והם מתגוררים באזורי תחלואה גבוהים כמו בני ברק. לעומת זאת באזורים בהם אזורי התחלואה נמוכים יחסית, מתמקדים יותר בבדיקת אוכלוסיות בסיכון.
הנקודה הרגישה בנושא זה היא האוכלוסיה המבוגרת המתגוררת בדיור מוגן, וחשופה יותר לתחלואה קשה בנגיף. אין כיום הנחיה גורפת לבדוק את כל המטופלים במקומות האלה, והנחיות שכאלה מתקבלות בעיקר על רקע לחץ מהתקשורת, או מהרשות המקומית וקופות חולים.
אלא שיש מי שחושב שהקריטריונים של משרד הבריאות שגויים. כך למשל פרופ' רוטשטיין חושב שנכון יותר לבדוק דווקא אוכלוסיות ללא סימפטומים ושאינן נמצאות בבידוד. רוטשטיין אף החליט על דעת עצמו לבצע בדיקות לכל אנשי הצוות של בית החולים הדסה, ולדבריו איתר כך 30 חולים שכלל לא היו להם סימפטומים. ללא תהליך איתור זה היתה המחלה עלולה להתפרץ בקרב חולים ואנשי צוות בבית החולים. "צריך לבדוק את המטפלים — אנשי צוות בבתי חולים ובבתי אבות. צריך לאתר את מי שנדבק ואין לו סימפטומים, אבל עלול להדביק, ולבודד אותו. לא עשו את זה, ויצרו ככה מפלצות של מוקדי הידברות במקומות מסוימים", אמר אתמול בכנסת. גרוטו חלק עליו ואמר שבדיקה אקראית של אנשים בעצם אינה תעודת ביטוח. "ייתכן כי נכון למועד הבדיקה האדם אינו מדביק, אבל אחרי כמה שעות הוא יידבק במקום אחר, ולא נדע זאת", הסביר.





