מיטה חולה
חדרי המיון הם חלון הראווה של מערכת הבריאות הציבורית, והתמונה שנשקפת מהם היא, בלשון עדינה, לא משהו בכלל. שאול אמסטרדמסקי בילה יום שלם בחדר המיון של איכילוב, ובין אנשי צוות טרוטי עיניים לבין מחסור במיטות ובמקומות ישיבה, זמני המתנה לא הגיוניים וצפיפות מטרידה, גילה איך זה שאנחנו משלמים כל כך הרבה ומקבלים כל כך מעט. וזה עוד בבית חולים שמצבו טוב יחסית
כל עוד זה תלוי בי, אני אעשה כל מה שאני יכול בשביל לא להגיע למיון. אני מניח שאם אי פעם יצא לכם לשהות במיון ולטעום את החוויה הלא נעימה הזאת, אתם שותפים לגישה שלי, שעדיף כל דבר, רק לא להגיע למיון. אני אעדיף ללכת למוקד או למרפאה של טרם או לחכות שהקופה תיפתח אם זה לא עד כדי כך דחוף, רק לא למיון.
חדרי המיון הם במובן מסוים חלון הראווה של מערכת הבריאות הציבורית. הם שער הכניסה, והם המקום הכי לא צפוי והכי פחות ניתן לשליטה במערכת הבריאות. בתור מנהל חדר מיון, אתה אף פעם לא יודע אם בעוד רגע ייכנסו לך עשרה פצועים בתאונת דרכים, מישהו עם שבץ מוחי או מישהו שנכרתה לו היד.
לכתבות הנוספות בפרויקט מהשטח:
- אמיתי גזית עלה לגג עם הפועלים הטורקים שבונים את תל אביב וראה משם את סין
- תומר גנון קטף אגסים בראש פינה והתגלגל עם המחיר שלהם עד למדף בסופרמרקט
- עמרי מילמן בילה יום עם הפרות בכפר ויתקין וגילה שהן לא היחידות שחולבים אותן
- מיקי פלד שמר על פעוטות במשפחתון של משפחות קשות יום והבין שלגננות אין מי שישמור עליהן
הדס גליקו ביקרה במספרה וחזתה בתספורת שעוברים בעלי העסקים הקטנים
- תומר ורון ותומר הדר פיצחו את סוד הקסם של חברות הליסינג שחיסל את שוק היד השנייה בישראל
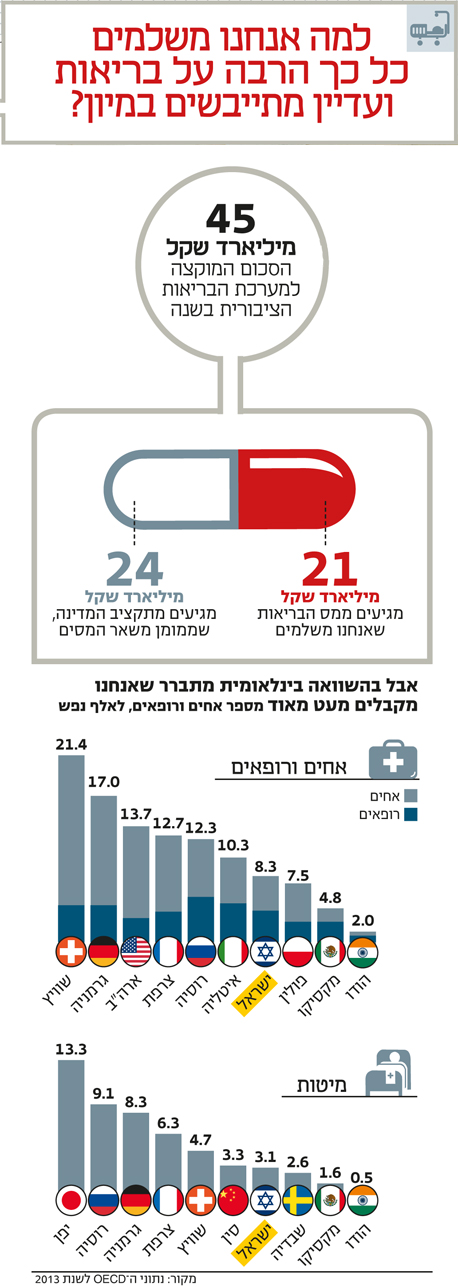
מערכת הבריאות הישראלית כולה מגלגלת כ־75 מיליארד שקל בשנה. מתוך הסכום הזה, המערכת הציבורית מהווה בערך 60%, כלומר 45 מיליארד שקל. כ־21 מיליארד שקל מתוכם מגיעים ממס הבריאות שאנחנו משלמים, ועוד כ־24 מיליארד שקל מגיעים מתקציב המדינה - כלומר מכספי המסים האחרים שאנחנו משלמים.
ובכל זאת, אף על פי שאנחנו משלמים הרבה מאוד כסף בשביל לממן את מערכת הבריאות הציבורית (ועוד המון כסף על ביטוחי בריאות נוספים), חדרי המיון במדינת ישראל נמצאים במצב מזעזע והשהייה בהם יכולה להיות איומה ממש, בעיקר בתקופות או בשעות העומס הכבדות במיוחד.
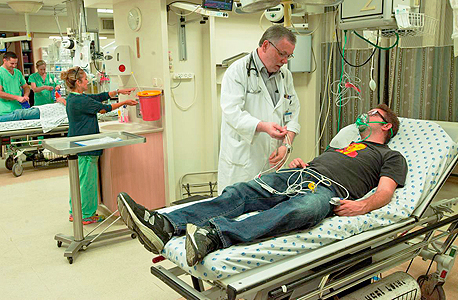
הם עמוסים וצפופים, לא תמיד יש מיטות פנויות או איפה לשבת, המצב הפיזי שלהם נתקע איפשהו בשנות השבעים, אין מספיק כוח אדם ומי שכבר ישנו נראה עייף וטרוט עיניים, וייתכן שהוא בדיוק בסוף תורנות של 26 שעות. נראה אתכם מוצאים מי שידבר איתכם בכלל בשעות הלילה או בשבת, ובאופן כללי נדמה שאף אחד לא זוכר שאתם שם. למה זה כך?
כל בלטה הופכת לעמדה פונקציונלית
"בעקבות התנפחות חריגה של השקדים נשלחתי בדחיפות למיון אף־אוזן־גרון על ידי הרופאה. ביליתי עשר שעות במיון, חלקן על הרצפה. ישנם שלושה כיסאות במיון אף־אוזן־גרון, ומכיוון שהוא נמצא בתוך מיון כירורגי, רוב הזמן הם אוישו על ידי אנשים עם אצבעות מדממות שחיכו שעות לפלסטיקאי" (סיפורה של כרמית ארבל־טאו, מתוך פרויקט "מכתבים לבריאות", שמפרסם ברשת ושולח למשרדי הבריאות והאוצר סיפורים של חולים ורופאים על קריסת מערכת הבריאות)
בשביל להבין מדוע חדרי המיון נמצאים במצב כזה, מה נעשה ומה עוד אפשר לעשות בשביל לתקן את המצב, הלכתי לחדר המיון של בית החולים איכילוב. בשעה 10:40 בבוקר יום חמישי התייצבתי במשרדו של פרופ' פיני הלפרין, מנהל חדר המיון השני הכי עמוס בישראל (העמוס ביותר נמצא בבית החולים סורוקה של קופת החולים כללית, ומשרת את כל אזור הנגב. בסך הכל יש בישראל 28 חדרי מיון).
חדר המיון של איכילוב כבר בן 20 שנה, אבל זה עוד נחשב לחדש יחסית. 2,000 המ"ר שלו מחולקים לכמה תתי־מיונים (מיון אורתופדי או מיון כירורגי למשל) שבנויים במין מבוך בלתי אפשרי, העיקר לנצל כל מ"ר. כל בלטה שאפשר לסגור בפרגוד או בווילון תהפוך לעמדה פונקציונלית שעושים בה משהו. לי זה עשה תחושה של קזחסטן.
לפי פרופ' הלפרין, לאורך השנה יש שתי תקופות עמוסות במיוחד בחדר המיון: בחורף ובקיץ. גם לאורך היממה אפשר למצוא שתי נקודות עומס: בבוקר ואחר הצהריים. ובאופן כללי, ימי ראשון עמוסים יותר מימים אחרים כי החולים מחכים שייגמר סוף השבוע.
חדר המיון באיכילוב קולט 420-500 חולים ביום, כל יום, לא כולל נשים בהיריון שמגיעות למיון יולדות, וילדים שמופנים למיון ילדים. "לפעמים אנחנו מדברים על 40 חולים בשעה, וזה הרבה יותר מפיגוע. בעצם, זה כמו פיגוע מתגלגל", אומר פרופ' הלפרין.
מנגד, מספר המיטות בחדר המיון הוא 50 ועובדים בו 10–12 רופאים בשעות הלחץ (בכל חדרי המיון יחד) ועוד 15 אחיות. בשעות הלילה יש מחצית מכמות אנשי הצוות הזו. "לכן אין שום אפשרות לקלוט מישהו בשנייה שהוא מגיע, אלא אם מדובר במצב של סכנת חיים מיידית", אומר פרופ' הלפרין.

ובכל זאת, לפי פרופ' הלפרין, משך השהייה הממוצע במיון של איכילוב הוא הקצר בישראל - 3.2 שעות מהקליטה ועד השחרור. אגב, בשבוע שביקרתי באיכילוב נמדדו עומסים חריגים במיון של בית החולים רמב"ם, עם משך שהייה ממוצע שהגיע באחד הימים לעשר שעות. לפי פרופ' הלפרין, הדרך היחידה להשיג משך שהייה קצר היא שהצוות הרפואי יהיה ב"ריצה בלתי פוסקת. לא הולכים לאכול ולא לשירותים ולא כלום", הוא אומר.
המנכ"ל הנכנס של בית החולים פרופ' רוני גמזו (לשעבר מנכ"ל משרד הבריאות) סיפר לי בהמשך אותו יום כי הוא מתכוון לבנות חדר מיון חדש לחלוטין לבית החולים, בחלקו הדרומי, בשטח של כ־5,000 מ"ר, כלומר יותר מכפול משטחו כיום. כמה זמן זה ייקח? פרופ' גמזו אומר שהוא יכול לעשות זאת בתוך ארבע שנים, אם הבירוקרטיה לא תפריע לו יותר מדי.
מנגד, גם אם יצליח, הוא עדיין יצטרך להילחם במשרדי האוצר והבריאות בשביל לקבל תקנים לכל המיטות ואנשי הצוות הרפואי שצריכים לאכלס מבנה גדול כל כך. זה גם המסר העיקרי של פרופ' הלפרין כשהוא מלווה אותי במיון - אנחנו צריכים עוד תקנים, עוד מיטות, עוד כוח אדם. "גם אם נשפר מאוד את תהליכי העבודה שלנו", הוא אומר, "זה עדיין לא יספיק בשביל לפתור את כל הבעיות. מוכרחים עוד אנשים".
ועוד אנשים פירושו עוד כסף.
הקדמה כבר כאן, לפחות בתיאוריה
"התחננתי לאינפוזיה במשך ארבע שעות מכיוון שכבר סבלתי מהתייבשות (לא יכולתי לבלוע דבר בשל הנפיחות בשקדים), ופשוט לא היה צוות רפואי שהיה יכול להתפנות אליי עד שלא הייתי במצב קריטי ועל סף התעלפות" (מתוך פרויקט "מכתבים לבריאות")
בשביל להתחיל להתמודד עם כל הבעיות האלה, במשרד הבריאות גיבשו במסגרת תקציב המדינה הנוכחי תוכנית מיוחדת לחיזוק חדרי המיון (או בשפת משרד הבריאות "מרכזים לרפואה דחופה"). במסגרת התוכנית המשרד מתכנן להשקיע 100 מיליון שקל במהלך השנתיים הבאות, רובם בשנה הבאה, ובין היתר להקצות עוד תקני כוח אדם לחדרי המיון.
חדרי מיון גדולים, כמו זה של איכילוב, אמורים לקבל תוספת של שלושה רופאים (מתמחים), כלומר תוספת של כ־20% לתקן הנוכחי. לפי משרד הבריאות וגם לפי מנכ"ל איכילוב היוצא פרופ׳ גבי ברבש, מדובר בתוספת משמעותית. חדרי מיון בינוניים יקבלו תוספת של שני תקנים, והקטנים מאוד יקבלו תוספת של תקן אחד. בסך הכל מדובר בתוספת של 60 תקנים בכל הארץ.
מעבר לכך, יתווספו 70 תקנים של אחיות בכל הארץ ולראשונה יוכשרו 100 עוזרי רופא, שיהיו בעצם פרמדיקים עם סמכויות מוגדלות. ד"ר איל יעקבסון, סגן מנהל מינהל רפואה במשרד הבריאות, שהיה מאדריכלי תוכנית חיזוק חדרי המיון, הסביר לי כי עוזרי הרופאים יהיו "קייס קואורדינטורים", מתאמי תיקים. כלומר, "הרופא מקבל את המטופל ומחליט מה תוכנית הטיפול שלו, אילו בדיקות הוא צריך לעשות והכל. מאותו רגע עוזר הרופא צריך לנהל את זה - לוודא שהוא מועבר לבדיקה, לראות שהתשובה מגיעה, להכניס קטטר, לבצע בדיקת אק"ג כשכל תוכנית הטיפול הסתיימה והתיק מוכן, הוא יכול לבוא לרופא, להציג לו, ואז הרופא יקבל החלטה״, הוא מסביר.
בנוסף, בשביל להפחית את הלחץ על חדרי המיון, משרד הבריאות ישקיע חלק מהכסף בהקמת חדרי מיון קדמיים. כאלה כבר קיימים כיום (המוקדים של קופות החולים או סניפי טרם, למשל), וד"ר יעקבסון מסביר כי המשרד יאתר מקומות בישראל שבהם יש שיעור פניות גבוה למיון ביחס לגודל האוכלוסייה, ויעודד את הקופות, באמצעות מתן תוספת תקציב, לבנות שם חדר מיון קדמי, בשיתוף תקציבים שאמורים יהיו להגיע גם מהרשויות המקומיות. בקיצור, גם במשרד הבריאות סבורים כנראה שעדיף לעשות הכל, העיקר לא להגיע למיון עצמו.
אבל כל אלה תוספות תקציב. השאלה היא אם אפשר לעשות משהו כדי לשפר את איכות השירות בחדרי המיון במסגרת התקציב הקיים. לפי פרופ' הלפרין וגם לפי משרד הבריאות, התשובה היא כן, במידה מסוימת.
מתברר שביום שהגעתי לאיכילוב, הבאתי איתי את הקדמה (כלומר, מה שכבר מקובל בכל העולם המפותח). בזמן שהסתובבנו בין חולים שחיכו לתורם, חולים שישבו מאחורי וילונות חצי מאולתרים ולקחו מהם דם או חולים שסתם חיפשו את היציאה, פרופ' הלפרין סיפר לי כי חדר המיון נמצא זה ארבעה ימים בפיילוט שאליו נערכו כמה חודשים, שמטרתו לייעל את שיטת העבודה במיון בשביל להפוך את חייהם של החולים ושל הצוות הרפואי לנסבלים יותר.
כדי לייעל את שיטת העבודה הורכבה שרשרת מיון וטיפול, שלוותה בבניית מערכת ממוחשבת ואפליקציות סלולריות שתומכות בה. מעכשיו זה הולך ככה: כשתגיעו לחדר המיון תירשמו בדלפק, תקבלו מיד מספר ותיכנסו למערכת התורים החכמה והחדשה. משם, בשאיפה בתוך רבע שעה מהרישום, תמשיכו לחדר הטריאז' (המילה הצרפתית ל'תעדוף'), שם יקבלו אתכם שתי אחיות. תפקידן יהיה לזהות את האנשים שנמצאים בסכנת חיים מיידית, לוודא שהם מטופלים ראשונים (לפי פרופ' הלפרין, מדובר באחוז קטן מאוד מהחולים שמגיעים למיון) ולתעדף את מהירות הטיפול ביתר החולים.
אגב, תעדוף מהירות הטיפול נובע לא רק מחומרת המצב שלכם, אלא גם מהאפשרות לטפל בכם בכלל. "מישהו עם גידול במוח הוא במצב איום ונורא", אומר פרופ' הלפרין, "אבל הוא פחות דחוף ממישהו עם בצקת בריאות, כי בזה עם הבצקת אפשר לטפל".

ולבסוף, אחיות הטריאז' יתחילו את הרצף הטיפולי בכך שיהיו להן סמכויות להזמין בדיקות ראשוניות (בדיקות דם כלליות, למשל), לשלוח אתכם לצילום וכיוצא באלה. לראשונה כל התהליך הזה יהיה ממוחשב, כך שכל אנשי הצוות של המיון יוכלו לעקוב אחר כל חולה בזמן אמת גם באמצעות צג מרכזי שנתלה מעל תחנת האחיות הראשית, גם במחשבים שמפוזרים בחדר המיון וגם באפליקציה סלולרית שנבנתה במיוחד לשם כך והותקנה בסמארטפונים של אנשי הצוות.
בנוסף, איכילוב החל להעסיק שני לוקחי דם, שתפקידם הוא, ובכן, לקחת לכם בדיקות דם ובכך להוריד עומס עבודה מהאחיות. מדובר בבוגרי תיכון שעברו קורס ייעודי של משרד הבריאות, וזה מה שהם עושים לאורך כל היום - לוקחים בדיקות דם. היעד של פרופ' הלפרין להגעת התשובה של הבדיקה הוא 30 דקות. ביום שבו ביליתי שם הזמן עדיין עמד על 45 דקות. קיצור משך הזמן הזה חשוב בשביל לקצר את כלל משך השהייה שלכם במיון, "כי אם לרופא ישנן כל הבדיקות הראשוניות, ב־60% מהמקרים הוא כבר יכול לקבל החלטה לגבי הטיפול הנדרש", אומר פרופ' הלפרין.
ואגב, אם התיאור הזה מזכיר לכם חוויה שאתם מכירים ממוקד של טרם, זה בדיוק מה שאמור לקרות. הגעה, קליטה מהירה ומיון ראשוני, ואחר כך המשך טיפול לפי המצב שלכם, במקום שתחכו שעות על הספסל עד שמישהו יראה אתכם בכלל.
לאחר שנקלטתם, מתישהו יראה אתכם הרופא. אם עוד לא עברתם בדיקות, הוא יקבע אילו בדיקות אתם צריכים וישלח אתכם אליהן. בזכות מחשוב התהליך כולו הרופא יוכל לראות את הבדיקות שלכם במכשיר הסלולרי שלו ברגע שהגיעו (האפליקציה שולחת לו הודעה). "קודם היינו מזמינים בדיקות ובגלל העומס לא היינו שמים לב שהתשובות הגיעו, ורק כשמישהו היה בא לצעוק, היינו רואים שהבדיקה כבר פה. אנחנו צופים שהשיטה החדשה תצמצם את משך זמן סגירת המעגל מול החולים", אומר פרופ' הלפרין.
האמת שזה נראה לי כל כך טריוויאלי ומתבקש, שלא נעים לי להעיר משהו על זה שזה נראה לי כל כך טריוויאלי ומתבקש.

הטיפול במיון כמפתח למערכת כולה
"רופא האף-אוזן-גרון שטיפל בי אמר לי שדווקא היה לי הרבה מזל כי בדיוק התבטל לו ניתוח ברגע האחרון, ונחסכו ממני עוד חמש שעות שבהן הייתי צריכה לשבת על הרצפה ולחכות רק כדי שהוא יבדוק אותי חמש דקות, ייתן לי סטרואידים וישלח אותי הביתה" (מתוך פרויקט "מכתבים לבריאות")
ביום שביליתי במיון של איכילוב, הוא לא היה צפוף יתר על המידה. צפוף, אבל לא בטירוף. סתם עוד יום רגיל. אם תגיעו בחורף, תמצאו הרבה מאוד חולים במחלות חורף, חלקם במסדרונות, חלקם על כיסאות מאולתרים או מאחורי פרגודים ארעיים. כל מי שהיה בחדר מיון בשנים האחרונות, בעיקר בתקופות העומס, יודע במה מדובר.

העניין הוא שגם אחרי שכל התוכנית של משרד הבריאות תצא לפועל, וגם אחרי שאיכילוב ובתי החולים האחרים ישלימו את המעבר לשיטת ניהול יעילה יותר ואת בניית המערכות הממוחשבות החדשות - לרבות אפליקציה שתאפשר לכם לראות מה העומס במיון עוד לפני שתגיעו אליו, כדי שתחשבו פעמיים אם זה בכלל כדאי - גם אז המצב יהיה רחוק מפתרון.
זאת, בין היתר, משום שמערכת הבריאות בנויה בשיטה של כלים שלובים. ומאחר שהיא נמצאת במצוקה כללית, כזו שחורגת מגבולות חדרי המיון, גם שיפור ניכר במיונים עצמם עדיין לא יפתור את הבעיה.
ראשית, כשאנחנו חושבים על חוסר בכוח אדם בהקשר של חדרי המיון, אנחנו חושבים על מומחים לרפואה דחופה ועל אחיות. אבל זה לא כוח האדם היחיד שהחוסר שלו משפיע על החוויה ועל משך השהייה במיון. גם המחסור ברופאים מומחים במקצועות אחרים משפיע.
אם, למשל, מגיע למיון חולה שהמצב שלו מחייב שיראה אותו רופא מומחה בתחום מסוים, אבל בכל בית החולים יש אחד כזה והוא נמצא בניתוח של חמש שעות, אותו חולה יצטרך להתייבש על הספסל או במיטה עד שהרופא המומחה יתפנה, ושום דבר לא יעזור.
צוואר בקבוק נוסף שקיים בתחום כוח האדם נוגע למומחים לרדיולוגיה, הרופאים שמפענחים את בדיקות ה־MRI וה־CT. השימוש במכשירים אלה (בעיקר ב־CT, שכן נדיר ביותר שבתי חולים מבצעים בדיקת MRI תוך כדי אשפוז) גדל עם השנים, כי פרוטוקול הטיפול משתנה ומחייב בדיקת CT היכן שפעם היתה מספיקה תחושת הבטן של הרופא.
העלייה במספר בדיקות ה־CT גדולה מהעלייה במספר הרופאים המומחים לרדיולוגיה שמפענחים את הבדיקות האלה. ולכן, אם אין מספיק רופאים מומחים, אתם תשבו ותחכו במיון עד שהרופא האחד והיחיד יסיים לפענח את כל הבדיקות שנעשו לפני זו שלכם.
צוואר בקבוק אחר שעלול לעכב אתכם מאוד במיון נוגע לתפוסה במחלקות האשפוז. אם הרופא במיון החליט שאתם חייבים אשפוז להמשך טיפול, ואם המחלקה שאליה אתם צריכים להגיע (לרוב מדובר במחלקה פנימית) היא בתפוסה מלאה ואין בה מיטות, אתם עלולים למצוא את עצמכם נשארים במיון שעות ארוכות, לעתים אפילו ימים, לפעמים אפילו למשך האשפוז כולו. וככל שאתם תופסים יותר זמן במיטה, כך החולה שהגיע אחריכם מתייבש יותר זמן על הספסל. ולכן, תוספת תקנים לחדרי המיון לא תפתור את הבעיה עד הסוף, אלא באופן חלקי בלבד.
כשהסתובבתי במיון של איכילוב, למשל, על הצג האלקטרוני החדש שהותקן מעל לתחנת האחיות אפשר היה לראות שחלק גדול מהמטופלים ממתינים כבר שעות ארוכות במיון עד שיתפנה להם מקום במחלקה שבה הם צריכים להתאשפז. כמו במקרים אחרים גם במקרה הזה הטמעת הטכנולוגיה לא באמת פתרה את הבעיה, אלא הפכה אותה להרבה יותר מוחשית ובוערת.
במשרד הבריאות מודים בכך. ד"ר יעקבסון הסביר לי שבמשרד מתכננים גם להשקיע בהכשרות של רופאים מומחים לרדיולוגיה כדי לפתור את אחד מצווארי הבקבוק, וכן להפוך את השחרור מהמחלקות השונות בבתי החולים למסונכרן יותר אל מול המיון, בשביל שכמה שפחות חולים ייתקעו במיון בדרכם למחלקה. זה נשמע נחמד, אבל גם זה דורש בסופו של דבר תוספות תקנים - כלומר תוספות של כסף - ולכן, לפי ד"ר יעקבסון, בהמשך מתוכננת גם תוספת מיטות למחלקות השונות.
בשורה התחתונה, משום שחדרי המיון הם חלון הראווה של מערכת הבריאות הציבורית כולה, הם אחראים במידה לא קטנה על גיבוש התדמית שלה בעינינו. כי אם חדרי המיון נראים כמו שהם נראים, אנחנו יכולים רק לדמיין איך נראות המחלקות בתוך בית החולים, ולכן ננסה לעשות כל מה שאנחנו יכולים בשביל לא להגיע לבית חולים ציבורי.
חדרי המיון הם חלון הראווה של מערכת הבריאות כולה כי כל החוליים של המערכת הזאת משתקפים בהם. המחסור בכוח האדם, הצורך לאלתר בהינתן המחסור הזה, הניסיון לשמור על רפואה ברמה גבוהה חרף התנאים גם במחיר פגיעה באיכות השירות הרפואי (יש קו דק שמפריד בין שני אלה, כשם שצה"ל מנסה לעתים לספק תחושת ביטחון ולא ביטחון), המתח התקציבי שבין קופות החולים, שמשלמות על השירות, לבין בתי החולים שמספקים אותו, עייפות אנשי הצוות ובעיות נוספות. ככל שמערכת הבריאות סובלת מהבעיות האלה, ההשפעה שלהן תשתקף באופן מיידי בחדרי המיון.
והרי חדרי המיון הם השער שדרכו אתם נכנסים למערכת הבריאות ברגע הכי פחות נוח לכם. ולכן, אם זו החוויה שעברתם במיון, זה הדימוי שיישאר לכם בראש כלפי המערכת הציבורית כולה. ואז ייתכן מאוד שאם ביום מן הימים תזדקקו לשירות לא דחוף מהמערכת הציבורית - כמו ניתוח שקדים למשל - תעדיפו לבצע אותו במערכת הפרטית, כי אתם זוכרים היטב איך נראה בית החולים שהייתם בו לא מזמן, ואיך לעומתו נראה בית החולים אסותא.
במשרד הבריאות מבינים היטב את המצב הזה, ומבינים גם שאין להם יותר מדי זמן ומרחב פעולה כדי לנסות לשפר אותו. הם יודעים שאמון הציבור במערכת הבריאות הציבורית נשחק וממשיך להישחק, והם יודעים שהם צריכים להציג לציבור תוצאות בתוך פרק זמן קצר יחסית. נאמר, שנתיים.
אם המצב בחדרי המיון אכן ישתפר במידה ניכרת, והציבור יראה שבעזרת השקעה תקציבית נמוכה יחסית (100 מיליון שקל הם כסף כיס ביחס ל־45 מיליארד שקל) אפשר להגיע לתוצאות טובות, אז לכל המערכת, בדגש על משרד האוצר, תהיה מוטיבציה להשקיע עוד כדי לשפר חלקים אחרים במערכת הציבורית. מנגד, אם ניסוי חדרי המיון לא יעלה יפה, נטישת המערכת הציבורית רק תגבר.





