תקציב הפיתוח הזעום משמר מערכת בריאות חולה כרונית
רק 1% מסל הבריאות מוקצה לפיתוח המערכת, אף שכל גורמי המקצוע מסכימים כי זה הפיתרון למצוקותיה • ייבוש היסטורי של הסל חונק אותו עד היום • והוצאות השכר במערכת דווקא לא חריגות • כלכליסט צלל לנבכי תקציב הבריאות הסבוך של ישראל
מערכת הבריאות בקריסה. זה ברור לכל מי שבא במגע איתה וקל להסכים על זה. הבעיה מתחילה כשמנסים להבין מה בדיוק הביא את המערכת למצב הזה - ואיך מתקנים. אחת הסיבות המרכזיות לקושי הזה היא המבנה המורכב להפליא של תקציב הבריאות בישראל.
ניתן לטעות ולחשוב שמדובר בתקציב משרד הבריאות, אולם זה מהווה רק חלק קטן מהסכום. כדי לקבל את התמונה המלאה על מה שנקרא ההוצאה הציבורית על בריאות בישראל, כדי להבין כמה כסף מוקצה לבריאות בישראל ומה בדיוק עושים איתו, צריך לעשות ג'אגלינג מחשבתי וחישובי לא קטן.
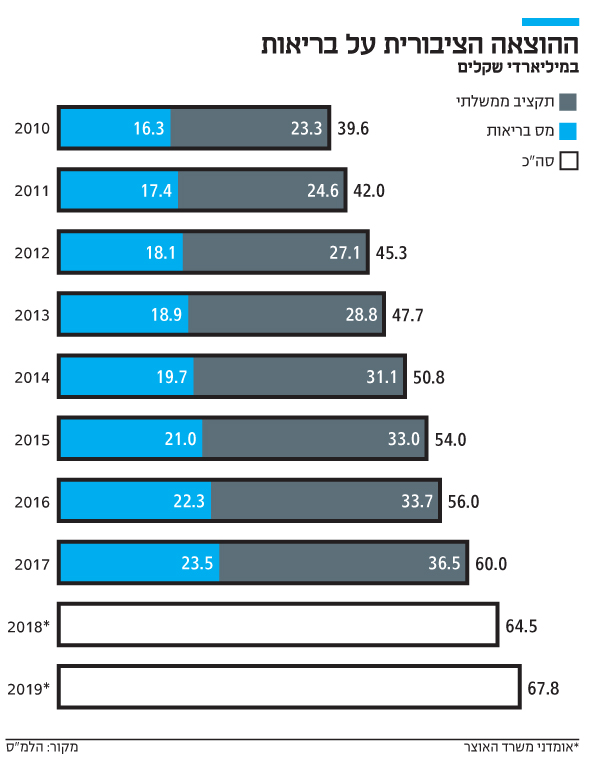
זה מתחיל ברמה הגבוהה ביותר. לא בסעיפים קטנים של כמה מיליוני שקלים, אלא בעשרות המיליארדים. כך למשל, ההוצאה הציבורית לבריאות בישראל ב־2017 היתה 67.8 מיליארד שקל, בעוד סל הבריאות עמד על 53.4 מיליארד שקל.
המורכבות הזאת נובעת בין היתר מכך שבמקרים רבים קיימת חפיפה גדולה בין המונחים הללו. ההוצאה הציבורית לבריאות היא הכסף שממשלת ישראל על כל זרועותיה - משרדי הבריאות והאוצר וכן הביטוח הלאומי - מוציאה על בריאות. לעומת זאת, סל הבריאות הוא התקציב שקופות החולים מקבלות מהמדינה כדי לספק לציבור שירותי בריאות.
בנוסף, בתוך הסבך הזה מסתתרים סכומים המוקצים לשירותים שמשרד הבריאות מספק בעצמו - בלי הקופות - כמו חיסונים, טיפות חלב, שיקום נכי נפש וסיעוד. ב־2019 הוקצו לשם כך כ־7 מיליארד שקל.
משרד בריאות הוא רגולטור העל לתחום בישראל, וניתן לחשוב שהכל מרוכז בידי המשרד. המציאות מבולגנת הרבה יותר: התקציבים והטיפולים עצמם נחלקים בין הרבה ידיים והרבה מאוד מספרים משלימים, המייצרים תמונה קשה להבנה ולאיתור בעיות.
תמיכות וסובסידיות: ככה לא מנהלים מערכת
בעיה נוספת קיימת ב־4 מיליארד שקל המוקצים לטובת סובסידיות ותמיכות: אוסף של גלגלי הצלה שמשרדי האוצר והבריאות נוהגים לזרוק לקופות החולים ובתי החולים - הן הממשלתיים והן הציבוריים - כדי למנוע מהם להגיע לגירעונות שמהם אין אפשרות להיחלץ.
דוגמאות בולטות לכך הן תוכניות הייצוב לקופות חולים, למשל זו שנחתמה לפני כמה שבועות מול הכללית, הנאמדת ב־3.4 מיליארד שקל; הסכמי הבראה לבתי חולים שאינם ממשלתיים, כמו הדסה שקיבל כ־1.3 מיליארד שקל ב־2014; סובסידיות לבתי חולים ממשלתיים, שרובם מצויים בגירעון; וגם תמיכות שוטפות לבתי חולים שאינם קורסים.
התמיכות הללו הן שיטת תקצוב גרועה, משום שהן לא מאפשרות תכנון ארוך טווח. לדברי בכירים במערכת הבריאות, באוצר מעדיפים לעבוד בשיטה הזו, על שלל מגרעותיה, כדי להעמיק את התלות של המערכת במשרד וכדי לשלוט בסל הבריאות ובתקציבים.
אם לא די בכך, גם הביטוח הלאומי, גוף שסובל בעצמו מבעיות תקציביות וניהוליות חמורות, מממן מדי שנה מתקציבו בכ־3 מיליארד שקל שירותי בריאות ליולדות, הניתנים מחוץ לסל הבריאות ולשירותי משרד הבריאות.

סל הבריאות: אין תקציב לפתרון לצפיפות
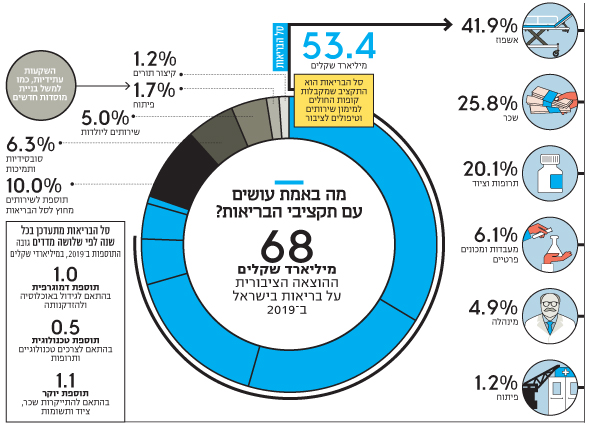
מתוך כל התקציבים הללו, מה שמעניין במיוחד את הציבור הרחב הוא סל הבריאות, השירותים הניתנים דרך קופות החולים. ב־2018 הסל הזה תוקצב בכ־50 מיליארד שקל וב־2019 כבר טיפס ליותר מ־53 מיליארד שקל.
בסופו של יום, החלק העיקרי של הכספים הללו - 42% או כ־22 מיליארד שקל - זורמים מקופות החולים אל בתי החולים, באמצעות טופס 17 המפורסם, עבור השירותים שאלה מספקים למבוטחי הקופות.
זו הסיבה שבקופות החולים מתנגדים להצעה של בתי החולים להעלות את תעריף האשפוז במחלקות הפנימיות כדי להתמודד עם העומס החריג בהן. לטענת גורמים בקופות, מדובר ב"דרך לא אלגנטית להעביר את הגירעון של בתי החולים לקופות החולים".
כ־25% מסל הבריאות - כ־14 מיליארד שקל - משמשים לתשלום שכר הצוות הרפואי של קופות החולים עצמן. כ־20% נוספים - כ־11 מיליארד שקל - מנותבים לרכש תרופות וציוד. רק 5% מהסל מממן עלויות מינהלה, כמו שכר צוות שאינו רפואי.
בנוסף, הקופות משלמות 6% מתקציב סל הבריאות למוסדות פרטיים המספקים שירותים לציבור.
אחת הבעיות הגדולות של המערכת היא שאחרי כל התשלומים האלו, רק כאחוז אחד מהתקציב נותר לפיתוח: בינוי והשקעות עתידיות ברפואה הניתנת מחוץ לבתי החולים. למרבה הצער, כששואלים את בכירי מערכת הבריאות כיצד ניתן לפתור את העומסים בבתי החולים, כולם ללא יוצא מן הכלל יסבירו כי בטווח הארוך הפתרון נמצא מחוץ לבתי חולים, בשירותים שמעניקות קופות החולים במרפאות.
לפני שבועיים נחשף ב"כלכליסט" כי בכוונת משרד הבריאות להקצות 200 מיליון שקל עוד השנה לפיתוח חלופות אשפוז בקהילה מחוץ לבתי החולים. ב־2020 הסכום הזה צפוי לגדול ל־300 מיליון שקל כתקציב קבוע. המטרה: למנוע עד כמה שאפשר את הגעתו של החולה לבית החולים.
הוצאות השכר: דווקא סבירות
והנה עוד נתון מתעתע: לכאורה, כ־25% מסל הבריאות מיועדים לשכר. אלא שחלקים נרחבים מההוצאה על בריאות המגיעים למשכורות מתחבאים בסעיפים אחרים. למשל, לפי משרד הבריאות, כ־72% מהתקציב שעובר מהסל אל בתי חולים מיועד לשכר הצוות בבתי חולים. בשילוב שני סעיפי השכר יחד, כ־55% מסל הבריאות מיועד לשכר - כ־30 מיליארד שקל.
לפי הדו"ח האחרון של הממונה על השכר באוצר, כמחצית מכלל תקציב המדינה מיועדת לשכר - כך שמערכת הבריאות אינה חריגה, קל וחומר כאשר מדובר במערכת עתירת שכר ועבודה. גם כאשר מוסיפים כמיליארד שקל על שכר עובדי משרד הבריאות עצמו, התמונה לא משתנה באופן משמעותי: השכר במערכת הבריאות אינו חריג ואינו מעיד על בעיה מערכתית.
עם זאת, אי אפשר להתעלם מהעובדה כי לפי אותו דו"ח, עובדי מערכת הבריאות הם המתוגמלים ביותר בשירות המדינה, אפילו יותר ממערכת הביטחון, עם שכר ממוצע הגבוה ב־84% לעומת השכר הממוצע במשק.
התוספות לסל: הטעות ההיסטורית
סל הבריאות גדל בכל שנה על בסיס שלושה מדדים: יוקר, דמוגרפיה וטכנולוגיה. מדד היוקר, הקבוע בחוק ואינו נתון למשא ומתן, אמור לשקף את ההתייקרויות בעלויות המערכת, למשל בשכר, רכש ותשומות כמו חשמל ומים. המדד הדמוגרפי לוקח בחשבון את גידול האוכלוסיה ואת קצב הזדקנותה. אף שמדובר בנתונים קשיחים, המדד הזה דווקא כן נקבע במשא ומתן. המדד הטכנולוגי, שנקבע גם הוא במשא ומתן, משקלל בתוכו את התוספות הדרושות לתרופות וטיפולים חדשים.
המצב הזה, שבו שניים מהמדדים פתוחים למשא ומתן, מאפשר לשחק בהיקף הסופי של סל הבריאות ומייצר עוד מורכבות גדולה. הקושי הגדול נובע מהתוספות הטכנולוגיות, שמקפלות בתוכן את סל התרופות שעומד מדי שנה במוקד דיון ציבורי סוער. ב־2019 התוספת לתרופות החדשות היתה הקטנה ביותר מבין המדדים ועמדה על כחצי מיליארד שקל.
מנכ"ל משרד הבריאות משה בר סימן טוב, שהיה בעבר סגן הממונה על התקציבים באוצר המופקד על הבריאות, אומר כי אם היתה לו מכונת זמן הוא היה "מתקן את מדד יוקר הבריאות ואת מדד הדמוגרפיה בסל לשנים 2003‑2010. תיקנתי את המדדים אחרי השנים הללו, כאשר הייתי סגן, אבל צריך לתקן את זה רטרואקטיבית". לדברי בר סימן טוב, באותן שנים האוצר ייבש את סל הבריאות באמצעות מדדים אלה, שבכוחם לקבוע את גורל מערכת הבריאות הישראלית ותקציבה.
עד כמה זה קריטי ניתן להבין מהנתונים הבאים: עלות שנתית ממוצעת של תרופה אונקולוגית טיפסה בעשור אחרון מכ־33 אלף שקל ל־253 אלף שקל - זינוק חד של 666%. בצד הדמוגרפיה, משקלם של בני 75 ומעלה באוכלוסיית ישראל עמד בתחילת העשור על 40 לכל אלף איש. לפי אומדני משרד הבריאות, ב־2030 נתון זה עשוי לטפס ל־73 לכל אלף איש.

משרד הבריאות: גם מפקח, גם מנהל
משרד הבריאות הוא הרגולטור של המערכת כולה, אך הוא גם הבעלים של 11 בתי החולים הממשלתיים ובנוסף מוביל מאבק לתוספת של 3 מיליארד שקל למערכת הבריאות כולה.
הכסף הזה אמור לשרת את התוכנית לקיצור תורים, שב־2018 תוקצבה ב־700 מיליון שקל, אך רובו מיועד לתמיכות בסובסידיות לבתי חולים וקופות חולים בקשיים. הסכום הזה אמור לספק קצת ודאות ויציבות למערכת שבעיני כמעט כל השחקנים הפעילים בה נמצאת בתת־תקצוב כרוני - לפי כל פרמטר אפשרי. זה נכון גם מבחינת ההוצאה הלאומית לבריאות כשיעור מהתמ"ג, הנמוכה בהרבה מהממוצע במדינות המפותחות, והן מבחינת השתתפות המדינה באותה הוצאה - שישית מהסוף ב־OECD.





